2023年07月25日13時28分
医TVスペシャル「健康寿命と免疫の視点から~がん治療における免疫の可能性を探る~」
<今回のテーマ>
2020年の国勢調査によると、65歳以上の高齢者の割合は28.6%となっていますが、少子化の影響で、総人口は減少し続け、2040年では65歳以上の高齢者の割合は35.3%に増加すると予想されています。高齢化が進む中で、日本人の平均寿命は厚生労働省簡易生命表によれば、増加傾向にあり、2021年では男性81.47歳、女性87.57歳となっており、まさに「人生100年時代」は目前に迫っています。また、平均寿命とともに、自立した生活を送ることのできる健康寿命も増加傾向にあり、2019 年の厚生労働省の調査では、平均寿命から健康寿命を引いた期間は介助や介護が必要とされる期間で男性は8.73 年、女性は12.07年を記録し、高齢化が進む中で健康寿命をいかに伸ばすかが大きな課題となっています。そのような背景の中で、理化学研究所と慶應義塾大学医学部百寿総合研究センターによる共同研究の結果の一つとして、110歳以上の高齢者に特定の免疫細胞が多いことが判明しました。
今回の「医TVスペシャル」は、健康寿命と免疫の視点から、がん治療における免疫の可能性について探ります。
<第一章 超高齢者にみられた「免疫」の特徴>
私たちは絶えず、ウイルスや細菌、がんなどの脅威にさらされていますが、「免疫」という防御機能が私たちを守ってくれています。私たちの体の防御機能である「免疫」は、血液中の白血球の中にあり、樹状細胞やT細胞などが体の中で絶えず戦いを繰り返しています。
「理化学研究所」と、「慶應義塾大学医学部百寿総合研究センター」は、長寿の解明を目的として、110歳を超える超高齢者を対象とした 「百寿者研究」 を共同で行いました。当時、「理化学研究所」の専任研究員として、その共同研究に参加した大阪大学蛋白質研究所の橋本浩介先生にお話を伺いました。
橋本先生
「100歳は日本語で百寿者と呼ばれていますが、100歳以上の人をセンチナリアン(百寿者)、105歳以上の人をセミ スーパーセンチナリアン(超百寿者)、110歳以上の人をスーパーセンチナリアンと呼んでいます」
2020年の国勢調査によると、総人口に占める65 歳以上の高齢者は約28%。平均寿命が延び、人生100年時代が目前に迫るなかで、105歳を超える超高齢者は極めて少なく、医学的見地からその長寿の原因の解明に関心が高まっています。
橋本先生
「(百寿者研究の分担として)慶應大学(慶應義塾大学医学部百寿総合研究センター)では、老年医学の観点から研究を行い、理化学研究所(生命医科学研究センタートランスクリプトーム研究チーム)ではスーパーセンチナリアンの免疫細胞の特徴を解析するという形で共同研究を行いました」
橋本先生
「(スーパーセンチナリアンの特徴は)寿命が長いだけではなくて、健康寿命も長い、100歳の時点でも健康な方が多いという特徴が有りました。歳を取ると免疫力が下がって、がんや感染症などで亡くなる方もたくさんおられますが、スーパーセンチナリアンは、がんや感染症を回避しているということで、免疫力が維持されているのではないかと考えました」
100歳以上の百寿者の特徴は、健康寿命以外にも糖尿病や高血圧症などに罹っている人が少ないことから、心筋梗塞や脳卒中など心臓や血管の病気のリスクが低く、慢性的な炎症指標が低いという特徴から、体の免疫の働きが維持されていると考えられています。
橋本先生
「(スーパーセンチナリアンの免疫細胞を解析して)免疫細胞のなかで、T細胞の構成が変わっているということが分かりました。T細胞は一般的に二種類に分かれていて、他の免疫細胞の活性化させたり、増殖化させたりするCD4ヘルパーT細胞と、がん細胞やウイルスなどを殺すCD8キラーT細胞が有るのですが、スーパーセンチナリアンでは一般的には珍しいCD4キラーT細胞が増えていることが分かりました」
橋本先生
「(CD4ヘルパーT細胞がキラーT細胞に転換した理由は)がん細胞や異常な細胞を直接殺すのは、CD8キラーT細胞の役割になりますが、特定のがん細胞や異常な細胞に繰り返し曝露され続けると、CD8キラーT細胞が攻撃をしなくなりますので、それを補うためにCD4ヘルパーT細胞が(特定のがん細胞や異常な細胞を)直接殺すようなCD4キラーT細胞に転換した、というように考えられます」
橋本先生は現在も、110歳以上のスーパーセンチナリアンの免疫細胞の解析を進めています 。
橋本先生
「歳を取っていくと、がん化する異常な細胞が増えてきますので、CD4キラーT細胞の役割が(今以上に)解明できれば、長寿のために役に立つ知識が得られる可能性が有ると思います」
<第二章 がん治療における免疫「免疫」>
私たちの体の中では、毎日、数千個の正常細胞ががん細胞に変化していますが、免疫細胞の働きによって、がん細胞は撃退されています。しかし、免疫機能は年を取るごとに低下していきます。
がんは、日本人の2人に1人が罹る病気です。女性は30 歳を超えて、男性は40歳を超えて急激に増加していきます。
がんの治療は、外科的治療、放射線治療、薬物療法に新たな治療の選択肢として免疫療法が加
わり、それぞれの治療を集学的に組み合わせることによって治療効果は格段に向上しています。
がんの免疫療法には、免疫チェックポイント阻害剤という薬による治療(保険診療 ※一部がんは保険適用外)と、患者さん自身の免疫細胞を採取し培養して行う免疫細胞治療(全額自己負担の自費診療)があります。
国家戦略特区構成員である「順天堂大学」と「医療法人社団 滉志会 瀬田クリニック東京」は連携して、次世代細胞・免疫治療学プロジェクト(健康総合科学先端研究機構JARIHES)を立ち上げました。
現在進めている同プロジェクトついて、順天堂大学 次世代細胞・免疫治療学プロジェクト特任教授の神垣隆先生にお話を伺いました。
神垣先生
「国家戦略特区のなかで始まったプロジェクトで、実際には順天堂(大学)と研究用の病床や設備を利用して、世界でもまだ行われていないような免疫細胞治療(再生細胞医療)の治療法やエビデンスをしっかり構築していきながら開発するということで始まったプロジェクトです」
次世代細胞・免疫治療学プロジェクトでは、 肝細胞がんや手術不能進行すい臓がんに対して、樹状
細胞を局所注入する治療などの研究、開発が進んでいますが、最近多くのがん治療で使用される、免疫チェックポイント阻害剤と、免疫細胞治療の併用療法の臨床研究が、順天堂大学の複数の診療科と 進められています。
神垣先生
「免疫チェックポイント阻害薬はがんの治療のなかで、新たな治療として非常に脚光を浴びていて、様々ながん(の治療)で使われるようになってきています。がん細胞は免疫細胞にブレーキをかける(免疫)チェックポイントが有りますが、そのブレーキをはずすことが(免疫)チェックポイント阻害薬の役割です。免疫チェックポイント阻害薬の適用を決める基準としては、腫瘍のところにどれだけブレーキの分子が出ているか、というのを一つの目印としています。ところが残念なことに免疫チェックポイント阻害薬が働いても、免疫の機能が落ちている場合、免疫細胞が100%の力を発揮できないということがあります。(そこで)免疫力が弱まった患者さんでは免疫細胞治療を行うことで、がん細胞を攻撃できるような細胞を増やすことができます」
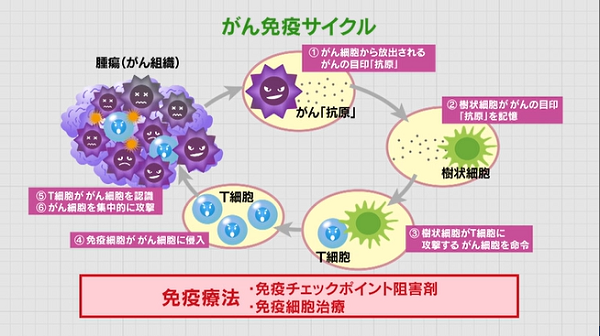
私たちの体の中では、毎日正常細胞ががん細胞に変化しても、「がん免疫サイクル」という働きによって、がんは増殖できなくなっています。
「がん免疫サイクル」は、がん細胞からがん抗原が放出されると、樹状細胞は、がん抗原を食べ、その情報を記憶し、司令塔としてT細胞に攻撃すべきがん細胞の情報を教えます。そうするとT細胞は樹状細胞の情報のもとにがん組織に侵入して、指示されたがん細胞を認識し、集中的にがん細胞を攻撃します。この「がん免疫サイクル」の考え方のもとに行われているのが、免疫チェックポイント阻害剤や免疫細胞治療などの免疫療法です。
神垣先生
「順天堂大学は非常に多くの診療科が、医療の分野で素晴らしい実績を上げています。難治がんや進行がんなどは標準治療では限界がありますから、新しい治療法の開発が非常に重要になっていると思います」
<第三章 これからのがん治療に求められるものは>
私たちは年をとるとともに、免疫力は確実に低下していきます。そして、免疫力が低下することによって、がんは発症し、がんに罹る人は増加しています。医学医療が進歩するなかで、私たちはがんという病気とどのように向き合っていけば良いのでしょうか。日々、多くのがん患者さんの治療にあたる、帝京大学病院医学部附属病院産婦人科 主任教授の長阪一憲先生にお話を伺いました。
長阪先生
「検診を受けていないということで、(がんが)進行してから見つかるというケースが多いと思います。本来、(がんは)早期に見つかれば、手術で(がんを)取り切って、治療を完遂できるものですが、手術だけでは難しくて、いろいろな新しい化学療法や放射線治療などを組み合わせていかないと治せない、そういったがんの方が増えているように思います」
長阪先生
「がんと共存していく、がんと言われても真っ暗(な状況)になってしまって、何もできなくなったという時代は終わっていて、がんと言われても『これからどうしよう』と考えることが今求められていて、私たちもそうですし、患者さんもそういうふうに考えていかないといけない、というように思います」
がんの免疫細胞治療に特化した「瀬田クリニック東京」
斎藤景子さん(仮名)は、 毎年人間ドックを受診していましたが、2015 年、すい臓がんのステージ 4Bと告知されました。
斎藤さん
「肝臓に(がんが)転移しているので、手術は無理と言われ、抗がん剤を打つことにしました。すごいショックで先が無いかな、という感じで、はっきりと先生は言わないんですが、自分でもあと半年かな、というような感じでした。そこで身辺整理(として)、銀行口座も全部解約して、主人が(自身が亡くなった)後、楽にできるように全部しなくては、ということでやりましたね」
斎藤さん
「そのとき息子に、『いつものお母さんじゃない、まだ頑張ってほしい』と言われて、免疫療法も全然知らなかったんですけど、息子が(免疫療法を)勉強してくれていて、『こういうデータも出てるから、お母さん、これだけはやってもらいたい』と励まされたので、(免疫療法を)受けてみようかなと思いました」
斎藤さんは、抗がん剤治療を始める前に、息子さんの勧めで、瀬田クリニック東京を受診し、後藤先生に、抗がん剤治療と、免疫細胞治療を合わせて行いたいと相談しました。
当時の様子を、医療法人社団滉志会 瀬田クリニック東京理事長・院長の後藤重則先生にお話しを伺いました。
後藤先生
「(斎藤さんは)すい臓がんで肝臓にも転移しているということで、一般的に考えて厳しい状態でした。ただ、この患者さん(斎藤さん)の場合は診断を受けて、抗がん剤を受け始めるときに来て頂いたので、免疫療法というのは体の免疫という機能を応用した治療なので、(免疫細胞治療は外科的治療、放射線治療や化学療法を)併用していくと各々の治療の特性を生かして、うまく組み合わせていけると思いました」
後藤先生
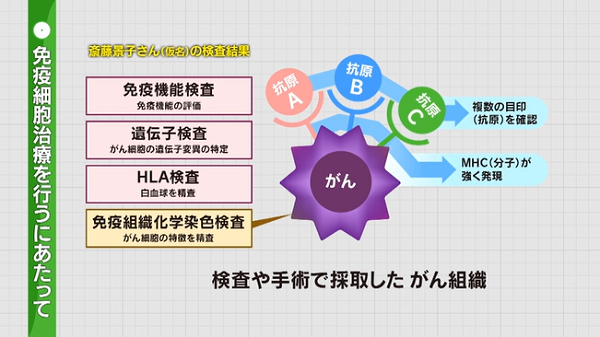
「いろいろな免疫細胞、リンパ球の中のT細胞や樹状細胞が、どのようにがん細胞に向かっていけるのか、患者さん自身のがん細胞を(免疫機能検査、遺伝子検査、HLA検査、免疫組織化学染色検査などの検査などで)調べることでしか方法はありません。(斎藤さんの場合は)MHCという分子の発現が強く出ていることをまず確認しました。その上でどのような(がん)抗原が出ているのかを調べたところ、3つの抗原が見つかりましたので、樹状細胞とアルファ・ベータT細胞を使った治療を戦略として考えました」
斎藤さんは、検査の結果、「アルファ・ベータT細胞療法」と「樹状細胞ワクチン」(いずれも自費診療)を併せて行うことにしました。
「アルファ・ベータT細胞療法」は、患者さんの血液から免疫細胞を取り出し、体外で活性化させ、再び体内に戻すことで、がん細胞を攻撃する治療です。
また、「樹状細胞ワクチン」は、患者さんの血液の単球から 樹状細胞を分化し、体外でその樹状細胞にがん細胞の情報を記憶させ、再び体内に戻すことで、樹状細胞は攻撃すべき情報をT細胞に教え、指示されたがん細胞を集中的に攻撃する治療です。
後藤先生
「やみくもに(抗がん剤と免疫細胞治療の)二つを同時進行で行うことはできません。あくまでも良いタイミング、方法で行わなくてはいけませんから、抗がん剤の種類や投与スケジュールを伺ったうえで、抗がん剤の影響が非常に少なくなって、さらに体の中の白血球が回復して良い状態になってきたタイミングを狙って、免疫細胞治療を行っています」
斎藤さんは抗がん剤の副作用や、 肝臓への転移も見つかりましたが、ご夫婦で支えあいながら、抗がん剤治療と免疫細胞治療を現在も続け、安定した状態を保っています。
斎藤さん
「抗がん剤を受ける4~5日前に、免疫療法(免疫細胞治療)を受けて、もう免疫療法もやめられません。今までこんなに元気でいられると、抗がん剤も効いているし、(抗がん剤を)打った後の1週間は副作用もすごく有るんですが、1週間経てば元気になるんですよね。不思議なことに風邪もひかないんですよ。(抗がん剤と免疫細胞治療の併用治療をはじめて)8年になるのですが、ここまで元気でいられたのですから、この後も家族の為に頑張って生きていこうかなと思います」
斎藤さんのご主人
「私も家内も病気に対して、前向きにいろいろ取り組んできたのですが、それに対して大学や病院の先生方や、こちら(瀬田クリニック東京)の先生方が常に真摯に付き合って頂いて本当に感謝しています。それが無かったら、こんなに長くやっていけなかったのではないかと思います。私も家内もそういう意味では恵まれているのかなと思います。」
「瀬田クリニック東京」では標準治療では効果が得られなかった、がん患者さんや、がん治療にあたる主治医から相談が寄せられ、免疫チェックポイント阻害剤の治療効果を高めることを目的として、免疫チェックポイント阻害剤と免疫細胞治療の併用や、免疫チェックポイント阻害剤の治療終了後に免疫細胞治療 を行う臨床研究を行っています。
後藤先生
「(免疫)チェックポイント阻害剤は、あらゆる診療科のがんで広まってきました。その過程で免疫細胞の働き、メカニズムも理解されてきています。そうすると理論的に当然、免疫細胞治療というのは免疫療法の中の一つとして、(免疫)チェックポイント阻害剤との併用も含めて役割が有るということを分かってもらえるようになってきたと思います。我々もいろいろな意味で連携、共同研究を行っていきたいと思っています」
帝京大学医学部附属病院 産婦人科の長阪一憲先生も、30代の子宮体がんの患者さんの生きたいという希望に応えるために、免疫チェックポイント阻害剤の治療後に免疫細胞治療を行う臨床研究に参加しました。
長阪先生
「免疫チェックポイント阻害剤の有効性をさらに生かすという意味で、その方の免疫細胞を取り出して、賦活化、元気にさせて、また戻すという治療法だったのですが、たぶん普通の抗がん剤をやっていたら、ご飯も食べられないと思うのですが、臨床試験をやっていた半年弱ぐらいの間はご飯も食べられて、普段の生活もしっかりできるようになっていました。(しかし)ちょっと(がんの)進行が早くて、もう少し早いタイミングで(臨床研究を)やれば、もっと有効性が高かったと思います」
当時、免疫チェックポイント阻害剤の使用は、標準的治療が無い方を対象としていましたが、今はもっと早く使うことができるようになっています。
長阪先生
「(免疫チェックポイント阻害薬による治療後の免疫細胞治療は)まだ保険が使えなかったり、全ての人々に使えない状況でありますので、できるだけ早く(臨床研究が進み)、全ての人々に使えるような状況になれば良いと思います」
「瀬田クリニック東京」では、免疫チェックポイント阻害剤の治療後の方に、免疫細胞治療を施行する臨床研究を行っています。また、「瀬田クリニック東京」では遺伝子レベルで個別化された、オーダーメードワクチンである「ネオアンチゲン樹状細胞ワクチン」という治療も行っています。
後藤先生
「がんという病気は種類だけではなくて、その進行具合、悪性、良性といったその性質など、(患者さん)一人ひとり違っています。従って究極には(患者さん)一人ひとりに対して、がんの性質や体の状態をみて、治療戦略を立てていかなければいけないと思います。その意味では、ネオアンチゲン(樹状細胞ワクチン)というのは、患者さんのがん細胞だけに向いた、究極のオーダーメードの(治療)方法ということになります」
高齢化の進展とともにがんに罹る方が増えるなかで、がん治療には侵襲や負担が少なく、治療中、自分らしい生活を維持できることが求められます。
神垣先生
「ご高齢の方はがんの進行が遅いといわれていますが、実はあまり年齢は関係なくて、そこは免疫の仕組みといったものがより重要になります」
長阪先生
「がんに対する考え方も変わってきていて、免疫細胞も含めた全身の疾患というように考えると、早い段階で全身治療にもっていかないといけないと思います」
後藤先生
「(がんは)あまり体を傷めないで治療していかないと、長期生存も難しくなってきます。その意味で副作用の非常に少ない免疫の治療というのは意義が大きいと思います」
がんと上手に付き合っていくためにも、そして健康寿命を延ばすためにも、私たちの体の防御機能である免疫について考えてみませんか。
取材協力:
大阪大学 蛋白質研究所
大阪府吹田市山田丘3番2号
http://www.protein.osaka-u.ac.jp/
順天堂大学 次世代細胞・免疫学プロジェクト
東京都文京区本郷3 丁目2 番6 号 クレスト山の上ビル7 階
https://www.juntendo.ac.jp/graduate/laboratory/labo/next-i/
帝京大学医学部付属病院
東京都板橋区加賀2丁目11番1号
http://teikyo-obgyn.com/
瀬田クリニック東京
東京都千代田区神田駿河台2-1-45 ニュー駿河台ビル 3F
https://www.j-immunother.com/